Synonymes : pathologie dégénérative-destructrice du système musculo-squelettique, pathologie du système musculo-squelettique.
Code CIM-10 : M42.
L'ostéochondrose est une lésion dégénérative-destructrice de la colonne vertébrale qui affecte les disques intervertébraux, les systèmes ligamentaires et articulaires et les corps vertébraux. La pathologie conduit à une instabilité et une courbure des vertèbres avec le développement d'un syndrome douloureux aigu. Le traitement consiste à éliminer le syndrome inflammatoire par la prise d'AINS et de chondroprotecteurs pour ralentir le processus de destruction osseuse.
L'ostéochondrose est due à la destruction des structures osseuses et collagènes. De plus, la pathologie s'accompagne de perturbations du métabolisme minéral, qui entraînent une perte de résistance du tissu osseux. Cela entraîne un déplacement des disques intervertébraux et une perturbation de l'intégrité des articulations et des vertèbres. La maladie a tendance à progresser. Sans traitement, l'ostéochondrose progresse, entraînant une mauvaise circulation sanguine et l'apparition de maux de tête. Dans certains cas, la lésion peut entraîner une hernie.
Quelle est la fréquence de l’ostéochondrose ?
La maladie est assez courante. Selon l'OMS, cette pathologie touche 45 à 85 % de la population mondiale. Le plus souvent, l'ostéochondrose se développe chez les personnes âgées de 30 à 35 ans. Dans certains cas, la maladie se développe chez les personnes plus jeunes. Les femmes et les hommes tombent malades au même rythme.
Types et stades de l'ostéochondrose
Classification de l'ostéochondrose selon le degré d'atteinte de la colonne vertébrale :
- polysegmentaire (répandu);
- sacré;
- colonne lombaire;
- Sein;
- cervical.
Classification selon les modifications radiologiques :
- Stade 0 – aucune modification du disque intervertébral.
- Stade 1 – traumatisme principalement interne du disque avec des modifications mineures.
- Stade 2 – dommages importants à la partie interne du disque intervertébral tout en conservant la surface externe.
- Stade 3 - Dommages à l'ensemble du disque intervertébral : Les fissures se propagent à la surface externe du disque intervertébral, ce qui peut conduire à son extrusion dans l'espace intervertébral.
Classification selon les manifestations fonctionnelles et cliniques :
- Stade 1 – l'activité fonctionnelle du segment affecté est préservée, une légère douleur est notée au site de la lésion.
- Stade 2 – Les subluxations des corps vertébraux, les terminaisons nerveuses pincées et les disques bombés entraînent un dysfonctionnement de la colonne vertébrale. La douleur au site de la lésion augmente.
- Stade 3 – les hernies discales résultent d’une déformation de la colonne vertébrale. La douleur devient plus intense.
- Stade 4 – le patient perd pratiquement la capacité de bouger. La mobilité du segment rachidien est pratiquement absente et des tensions musculaires importantes sont constatées. Le handicap est noté.
Stades cliniques de l'ostéochondrose
Au fur et à mesure que le processus pathologique se développe, il entraîne une série de changements caractérisés par certains symptômes.
- Stade préclinique de l'ostéochondrose (1er degré). Des changements mineurs sont notés. Lorsque vous vous penchez et vous tournez, vous ressentez une douleur qui augmente et vous ressentez une fatigue et une tension rapides dans les muscles du dos. Une cure de chondroprotecteurs et un système régulier de thérapie par l'exercice suffisent pour la correction.
- Stade clinique de l'ostéochondrose (grade 2). On note une instabilité entre les vertèbres. La douleur devient intense, irradie vers les bras, les épaules ou les membres inférieurs et s'accentue lors des torsions et des flexions. Cela est dû à une diminution de la hauteur des disques intervertébraux. Les patients signalent de la fatigue, de la confusion, des maux de tête et une diminution des performances. Le traitement comprend des agents pharmacologiques, des pommades, une correction physiothérapeutique et un système de thérapie par l'exercice.
- Formation d'une saillie herniaire (3e degré). La douleur devient plus intense et se manifeste non seulement au site de la lésion, mais également aux sites d'éventuelles radiations. Les muscles commencent à perdre leur force dynamique, les membres s'engourdissent. Des hernies discales sont détectées. La mobilité de la colonne vertébrale diminue. Les patients s'inquiètent de la faiblesse et des étourdissements. Il est nécessaire de résoudre le problème de l'intervention chirurgicale.
- Destruction des disques intervertébraux (grade 4). Les disques intervertébraux commencent à être remplacés par du tissu conjonctif. La lésion peut toucher plusieurs segments vertébraux. Toutefois, le degré de destruction peut varier. Des troubles du mouvement, une augmentation des maux de tête et des étourdissements ainsi que l'apparition d'acouphènes se produisent.
Causes
Les principales causes du développement de l'ostéochondrose.
- Embonpoint.
- Troubles nutritionnels : manque d'aliments contenant du calcium et de la vitamine D.
- Mauvaise posture et pathologie associée du système musculo-squelettique (pieds plats, rhumatismes, scoliose, lordose et cyphose).
- Inactivité physique : travail sédentaire, manque d'exercice.
- Blessure traumatique de la colonne vertébrale.
- Activité physique excessive qui endommage les tissus corporels.
- Prédisposition génétique au développement de la maladie.
- Formation incorrecte des tissus du système musculo-squelettique.
Il existe un nombre important de facteurs de risque de développement de l'ostéochondrose qui, s'il existe une prédisposition, peuvent déclencher l'apparition de la maladie.
Les plus importants sont les suivants :
- Hypothermie prolongée et fréquente.
- Dégénérescence tissulaire liée à l'âge.
- Maladies de la voûte plantaire entraînant une surcharge de la colonne vertébrale.
- Troubles métaboliques (perte de composés de chondroïtine et de glucosamine liée à l'âge).
- Surcharge chronique de la colonne vertébrale due au port prolongé de chaussures inconfortables et serrées.
- Facteurs de risque professionnels (travail dans une position forcée, contractions corporelles et retournements fréquents, levage de charges lourdes).
- Caractéristiques du microclimat : une combinaison d'humidité élevée et de basse température.
- Arrêt brutal des activités sportives et réduction de l'activité physique.
- Stress fréquent, tension nerveuse, entraînant une activité spasmodique des muscles qui déforment le segment rachidien.
Développement de la pathologie
Les facteurs ci-dessus entraînent un stress excessif sur les vertèbres. Cela entraîne des crampes musculaires. Des perturbations dans la circulation systémique se produisent, l'efficacité des processus métaboliques est perturbée et des changements dégénératifs se forment.
Les disques intervertébraux se déforment, s’amincissent et dépassent de la colonne vertébrale.
Il y a quatre étapes principales dans le développement de l'ostéochondrose.
- Première étape. L'humidité contenue au cœur du disque intervertébral diminue. Il devient plus plat, ce qui entraîne des espaces plus petits entre les vertèbres. Le cartilage commence à développer de petites fissures. Au premier stade du développement de la maladie, le patient ne ressent généralement aucune douleur.
- Deuxième étape. Lorsque l'espace intervertébral se contracte, les ligaments et les muscles commencent à avoir des spasmes. Cela contribue à une mobilité excessive du segment rachidien et à son déplacement.
- Troisième étape. En raison de la progression des processus de dégénérescence, une saillie (extrusion) du disque intervertébral et une subluxation des corps vertébraux se produisent.
- Quatrième étape. Les ostéophytes (épines osseuses) commencent à se former dans l'espace intervertébral. Ils stabilisent partiellement le segment rachidien pathologiquement mobile et préviennent les luxations. Au fil du temps, leur nombre augmente considérablement. Cela conduit à une perte presque complète de la mobilité vertébrale. Dans le même temps, les nerfs et les vaisseaux proches des vertèbres commencent à être blessés.
Symptômes de l'ostéochondrose à différents endroits
Les symptômes de l'ostéochondrose sont étroitement liés aux lésions du segment rachidien et à la gravité des lésions.
Dommages à la colonne cervicale
En plus des douleurs au cou, les patients signalent souvent les symptômes non spécifiques suivants :
- Diminution de l'acuité visuelle.
- Sonnerie et précipitation dans les oreilles.
- Vertiges.
- L'apparition de taches colorées devant les yeux et le scintillement des « mouches ».
- Augmentation de la pression artérielle.
- Diminution de l'acuité auditive.
- Apnée du sommeil nocturne (ronflement).
- Paresthésies (troubles sensoriels) au niveau des membres supérieurs, du cou et de la peau du visage.
- Changer la force de la voix.
- des évanouissements.
- Maux de tête dans les zones pariétales, temporales et occipitales. S'intensifie avec l'exercice.
Dommages à la colonne thoracique
- Douleur intense entre les omoplates.
- Douleur lors de respirations profondes et brusques.
- Paresthésie (engourdissement) de la peau du dos, de l'abdomen et de la poitrine.
- Difficulté à soulever les membres supérieurs.
- Douleur dans la région cardiaque pendant une longue période. La nature est acérée, lancinante, aiguë et présente un point douloureux spécifique que le patient peut signaler.
- Difficulté à se pencher.
Ostéochondrose de la colonne lombaire et sacrée
- Lumbodynie – douleur dans la colonne lombaire et sacrée qui irradie vers les membres inférieurs. Peut augmenter avec le mouvement dans le segment affecté.
- Hyperhidrose (augmentation de la transpiration).
- Sensation de froid dans les membres inférieurs avec une température corporelle confortable.
- Tension constante dans le corset musculaire lombaire.
- Des picotements et des fourmillements dans les membres inférieurs.
- Changements de puissance chez les hommes.
- Irrégularité du cycle menstruel chez la femme.
Si l'ostéochondrose dure plus longtemps, les segments affectés se développent généralement ensemble. Dans ce cas, la restriction des mouvements est le principal symptôme et la douleur est considérablement réduite.
Caractéristiques chez les femmes et les hommes
Il n'y a pas de différences significatives dans l'évolution de l'ostéochondrose chez les hommes et les femmes. Seuls les symptômes autonomes supplémentaires diffèrent dans le contexte des lésions lombaires. Chez les hommes, le processus peut s'accompagner d'un dysfonctionnement sexuel, chez la femme - de cycles menstruels irréguliers. Au moment de la ménopause, les femmes peuvent ressentir des symptômes plus graves d'ostéochondrose cervicale. Cela est dû aux conséquences d'un dysfonctionnement hormonal, qui entraîne une vasoconstriction supplémentaire.
Avec quoi peut-on confondre l'ostéochondrose ?
- Spondylarthrite ankylosante de Spondylarthrite ankylosante. Elle se caractérise par des lésions ascendantes progressives de la colonne vertébrale avec fusion des segments rachidiens. Conduit à un manque de mobilité.
- Rhumatisme. Cela s'accompagne généralement de lésions des valvules cardiaques et des grosses articulations.
- Polyarthrite rhumatoïde. Outre les lésions des petites articulations des mains et des pieds, des lésions rénales peuvent également être détectées.
- Lithiase urinaire, annexite. La douleur peut irradier vers la colonne lombaire. Une échographie est nécessaire pour clarifier le diagnostic.
- Maladie coronarienne. Une surveillance Holter est nécessaire pour exclure les crises d'angine de poitrine, évoquant des douleurs dues à une ostéochondrose thoracique.
Enquêtes
- Entretien clinique et examen par un médecin. Permet de détecter les symptômes, d'exclure les pathologies qui les accompagnent et de sélectionner les examens diagnostiques nécessaires.
- Radiographie de la colonne vertébrale. Permet de déterminer la nature des modifications des corps vertébraux, d'évaluer le degré de rétrécissement de l'espace articulaire, ainsi que la présence et la taille des ostéophytes.
- L'IRM (imagerie par résonance magnétique) visualise les structures osseuses et les hernies discales.
- La tomodensitométrie (tomodensitométrie) a une résolution moins informative que l'IRM. Il est difficile de déterminer la présence et la taille d’une hernie.
- Echographie-Doppler. La méthode est utilisée lorsqu'il est nécessaire d'identifier des lésions vasculaires athéroscléreuses. La vitesse du flux sanguin et la présence d'un rétrécissement du lit angulaire sont évaluées.
- La myélographie est une méthode d'examen aux rayons X utilisant un produit de contraste. Permet de déterminer la présence d'une hernie inguinale.
Les méthodes de recherche sur l'ostéochondrose sont principalement instrumentales, car les diagnostics de laboratoire ne révèlent pas de changements significatifs. Pour le diagnostic différentiel de nombreuses maladies rhumatologiques (rhumatismes, spondylarthrite ankylosante, polyarthrite rhumatoïde, ostéoporose), il est recommandé de réaliser plusieurs tests : formule sanguine, VS, CRP, urée, facteur rhumatoïde, ASL-O, fibrinogène, concentration de calcium dans le sang.
Méthodes de traitement
Thérapie médicamenteuse
Il s'agit notamment d'analgésiques et de médicaments anti-inflammatoires sous forme d'injections et de comprimés. Les pommades et crèmes sont appliquées localement. Leur nombre est choisi en fonction de la gravité du syndrome douloureux.
Les chondroprotecteurs sont utilisés pour traiter l'ostéochondrose. Les préparations combinées contenant une combinaison de chondroïtine et de glucosamine sont préférées. La chondroïtine restaure la surface articulaire et favorise la régénération du tissu osseux, tandis que la glucosamine favorise la régénération de l'appareil ligamentaire. Ces médicaments nécessitent une cure d'au moins 3 mois, deux fois par an.
Physiothérapie
Des techniques de correction laser, d'électrophorèse et de phonophorèse, de thérapie par champ magnétique et de courants basse fréquence sont utilisées. Cela vous permet de réduire la douleur dans le segment affecté et de prolonger la possibilité d'activité fonctionnelle de la colonne vertébrale.
Exercice thérapeutique
Avec un système d’entraînement bien choisi, vous pourrez renforcer les ligaments et les muscles. Cela empêche la formation de protubérances herniaires et le développement de subluxations. Il normalise également le métabolisme des disques intervertébraux et améliore la circulation sanguine locale.
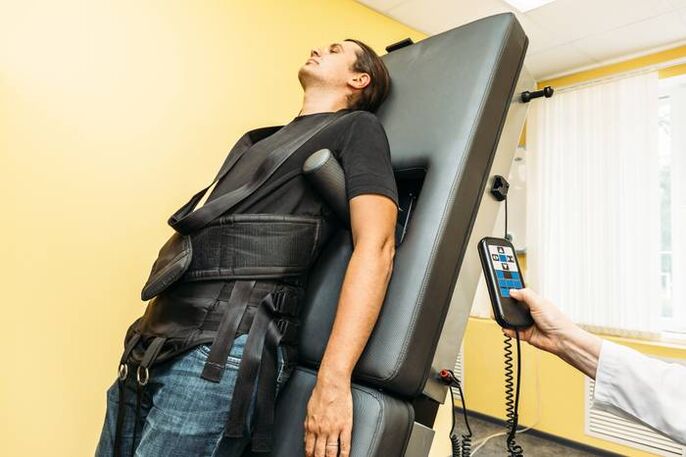
Extension de la colonne vertébrale (traction)
En dehors de la période d'exacerbation, la traction squelettique est utilisée à l'aide d'équipements modernes. Cela permet de maintenir l’élasticité des ligaments et la distance entre les vertèbres. Cette mesure préserve l'élasticité des muscles du dos.
Massages
Élimine l'activité spasmodique des muscles de la colonne vertébrale. Cela entraîne une réduction des symptômes de la douleur, une normalisation de l'apport sanguin et un renforcement du système musculo-squelettique (ligaments et muscles).
Réflexologie
Permet de réduire les symptômes de douleur focale en influençant certaines zones réflexes.
Pour obtenir un effet clinique, l’utilisation régulière de ces méthodes en combinaison est nécessaire.
Traitement chirurgical de l'ostéochondrose
Utilisé lorsque le traitement conservateur est inefficace.
En cas de hernie intervertébrale, un traitement microchirurgical est préférable.
Retrait du disque intervertébral affecté et remplacement par un implant. Cela vous permet de restaurer la distance intervertébrale et d'éliminer les symptômes de l'ostéochondrose.
Complications et pronostic
- Crises de migraine.
- Rétrécissement (sténose) du canal rachidien.
- La dystonie végétative-vasculaire est une activité accrue du système nerveux sympathique, qui entraîne une augmentation de la pression artérielle.
- La radiculite est une inflammation des terminaisons nerveuses.
- Sciatique – Douleur dans les membres inférieurs et les fesses associée à des lésions du nerf sciatique.
- Le lumbago est un syndrome douloureux intense dans la région lombaire.
- La hernie de Schmorl est un déplacement du disque intervertébral dans la cavité de la vertèbre elle-même.
Avec une approche intégrée : une combinaison de méthodes médicamenteuses, de correction physiothérapeutique et de méthodes physiothérapeutiques peut ralentir considérablement la progression de la maladie.
Prévention
- Maintenez une posture correcte.
- Évitez l’inactivité physique.
- Prévention des blessures à la colonne vertébrale et du levage de charges lourdes.
- Achat de literie orthopédique.
- Si la position est inconfortable pendant le travail, nous vous recommandons de porter un corset spécial.
- Réaliser une physiothérapie visant à maintenir l'activité des muscles du dos.
- Évitez l'hypothermie.
























